潰瘍性大腸炎(UC:ulcerative colitis)
▼潰瘍性大腸炎の概念
潰瘍性大腸炎は炎症性腸疾患(IBD)のひとつで、長期に下痢、血便が続く原因不明の難病です。
潰瘍性大腸炎では、リンパ球やマクロファージが無数に浸潤してきて、
大腸粘膜細胞の変性、壊死がみられ、びらんや潰瘍が形成されます。
食中毒などの細菌性腸炎などとは異なり、
一般的には、長期に渡ってよくなったり(緩解期)悪くなったり(活動期)を繰り返します。
病変の拡がりや経過などは患者によって様々ですが、大腸を超えて小腸にまで病変が至ることは
ありません。
病変は直腸から連続的に拡がります。
潰瘍性大腸炎の原因としては、遺伝的因子が関与がいわれています。
HLAではDR2が多いです。
また、ICAM-1(アイカムワン)が白血球・リンパ球を引き寄せていることが知られており、この蛋白質に焦点を当てた
治療も検討されています。
発症年齢のピークは20代で、若年者から高齢者まで発症します。
性差はありません。
発病してから10年以上経過した場合、大腸癌を合併する危険性が高くなります。
病変部位によって、
全大腸炎型、左側大腸炎型、直腸炎型、右側大腸炎型、区域性大腸炎に分けられます。
▼潰瘍性大腸炎の症状
慢性の粘血・血便などがあり、下腹部痛を生じます。下腹部痛は排便により軽快します。
発熱を訴えることもあります。
また、本症では、再発と寛解を繰り返します。
全大腸炎型の初回発症時には中毒性巨大結腸症がみられることがあります。筋層にまで炎症が波及することで
麻痺性イレウスとなり腸管が異常拡張した状態です。
穿孔の危険性が高いことから(大腸は最近が多く穿孔は重症になる)、
緊急手術となります。
▼潰瘍性大腸炎の腸管外合併症
潰瘍性大腸炎は自己免疫の関与が考えられていますが、
原発性硬化性胆管炎、結節性紅斑、壊死性膿皮症、強直性脊椎炎などを合併することがあります。
▼潰瘍性大腸炎の診断
慢性の粘血・血便などがあり、本症が疑われるときには、
細菌学的・寄生虫学的検査を行なって感染性腸炎を除外する必要があります。
<血液検査>
炎症によりCRP、白血球が増加します。蛋白漏出性胃腸症を合併することがあり、低アルブミン血症等が見られる
こともあります。
<内視鏡検査>
粘膜は発赤、腫脹し、血管透見像は消失します。
また、多発性のびらん、潰瘍あるいは偽ポリポーシスなどがみられます。
生検で、粘膜に限局する炎症所見、陰窩膿瘍などが認められたら本症を強く疑います。
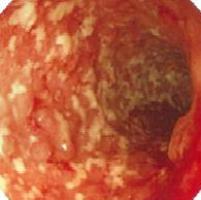
(96回医師国家試験I11)
<注腸X線検査>
ハウストラの消失(鉛管像)や腸管の狭小・短縮が連続性に認められます。
しかし、検査を行うには下剤の投与等が必要でそれにより病状悪化がみられるため最近では行わなくなっている
ようです。
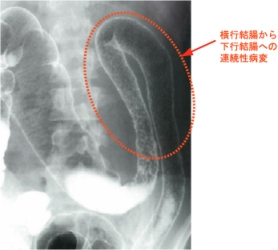
本症は基本的には除外診断で、他の疾患(感染性腸炎、クローン病、放射線大腸炎、
薬剤性大腸炎、虚血性大腸炎、腸管ベーチェットなど)を除外することが診断をつけるために重要です。
▼潰瘍性大腸炎の治療
内科的治療としては、腸の炎症を抑え症状をコントロールするために、5-アミノサリチル酸(5-ASA)、
ステロイド、免疫抑制剤
などが用いられます。
これらで効果が得られない場合には、血球成分除去療法が行われることがあります。
内科的治療に反応しない重症例や副作用のため
薬物療法ができない場合や、中毒性巨大結腸症などの合併症が生じた場合、癌化の疑いのあるケース
では手術の対象となります。
手術は大腸全摘が基本となります。
手術では、肛門を温存できるかできないかが後のQOLには重要です。
