堓娻(gastric cancer)
仴堓娻偺奣擮
堓娻偼嬤擭尭彮偟偰偄傞娻偱偡偑丄偦傟偱傕姵幰偼懡偔丄廳梫側幘姵偱偡丅
堓娻偺儕僗僋場巕偲偟偰偼丄媔墝傗怘墫側偳偑峫偊傜傟偰偄傑偡丅
僿儕僐僶僋僞乕丒僺儘儕偺娭梌偑帵嵈偝傟偰偄傑偡偑丄徻嵶偼柧傜偐偱偼偁傝傑偣傫丅
堓娻偼嵟嬤偱偼丄専恌偵傛傞憗婜敪尒椺偑懡偔側偭偰偄傑偡丅
堦曽偱丄斾妑揑庒擭偺彈惈偵尒傜傟傞僗僉儖僗堓娻(Borrmann4宆)偼
憗婜敪尒偑擄偟偔梊屻晄椙偺娻偱偡丅慻怐宆偼報娪嵶朎娻偑懡偄傛偆偱偡丅
堓娻偺揮堏條幃偼丄儕儞僷峴惈丄寣峴惈丄攄庬惈(捈愙怹弫)偺3偮偑偁傝傑偡丅
恖柤偑偮偄偰偄傞桳柤側揮堏偲偟偰丄
嵔崪忋鈢偺儕儞僷愡揮堏偱偁傞Virchow(僂傿儖僸儑僂)揮堏丄
暊枌攄庬(僟僌儔僗鈢揮堏)偺
Schnitzler(僔儏僯僢僣儔乕)揮堏丄棏憙揮堏偺
Krukenberg(僋儖僢働儞儀儖僌)揮堏偑偁傝傑偡丅
偙傟傜偺揮堏偑尒傜傟偨応崌丄婎杮揑偵偼庤弍偺揔墳奜偱梊屻偼晄椙偱偡丅
仴堓娻偺暘椶
堓娻庢傝埖偄婯栺偵傛傞偲擏娽揑暘椶偼埲壓偺傛偆偵側傝傑偡丅
| 0宆 | 昞嵼宆 |
| 1宆 | 庮釒宆 |
| 2宆 | 捵釃尷嬊宆 |
| 3宆 | 庮釃怹弫宆 |
| 4宆 | 傃傑傫怹弫宆 |
| 5宆 | 暘椶晄擻 |
0宆埲奜偱偼丄捵釃傪宍惉偡傞2丄3宆偑懡偔側偭偰偄傑偡丅
0宆偺昞嵼宆偑憗婜堓娻偵側傝丄埲壓偺傛偆側垷暘椶偑梡偄傜傟偰偄傑偡丅
| I宆 | 棽婲宆 |
| 嘦宆 | 昞柺宆 |
| 嘦a宆 | 昞柺棽婲宆 |
| 嘦b宆 | 昞柺暯扲宆 |
| 嘦c宆 | 昞柺娮墯宆 |
| 嘨宆 | 娮墯宆 |
偙偺拞偱偼嘦c宆偑懡偔側偭偰偄傑偡丅
仴堓娻偺TNM暘椶
堓娻偱傕尰嵼丄TNM暘椶偑梡偄傜傟丄僗僥乕僕偵傛傝帯椕朄偑寛傑傝傑偡丅
T(tumor丗庮釃)
T1丗娻偺怹弫偑擲枌(M)傑偨偼擲枌壓憌(SM)偵偲偳傑傞
T2丗娻偺怹弫偑擲枌壓慻怐傪挻偊偰偄傞偑屌桳嬝憌(MP)丄燋枌壓慻怐(SS)偵偲偳傑傞
T3丗娻偺怹弫偑燋枌壓慻怐傪挻偊偰燋枌偵愙偟偰偄傞丄偙傟傪攋偭偰梀棧暊峯偵業弌(SE)
T4丗娻偺怹弫偑捈愙懠憻婍傑偱媦傇(SI)
N(nodule丗儕儞僷愡)
N0丗儕儞僷愡揮堏(亅)
N1丗戞1孮儕儞僷愡偺傒偵揮堏
N2丗戞2孮儕儞僷愡傑偱揮堏
N3丗戞3孮儕儞僷愡傑偱揮堏
M(meta丗墦妘揮堏)
M0丗娞揮堏丄暊枌揮堏偍傛傃暊峯嵶朎恌梲惈埲奜偺墦妘揮堏(亅)
M1丗娞揮堏丄暊枌揮堏偍傛傃暊峯嵶朎恌梲惈埲奜偺墦妘揮堏(亄)
H0丗娞揮堏(亅)
H1丗娞揮堏(亄)
P0丗暊枌揮堏(亅)
P1丗暊枌揮堏(亄)
CY0丗暊峯嵶朎恌偱娻嵶朎(亅)
CY1丗暊峯嵶朎恌偱娻嵶朎(亄)
僗僥乕僕暘椶偼埲壓偵側傝傑偡丅
| N0 | N1 | N2 | N3 | |
| T1 | 嘥A | 嘥B | 嘦 | 嘩 |
| T2 | 嘥B | 嘦 | 嘨A | 嘩 |
| T3 | 嘦 | 嘨A | 嘨B | 嘩 |
| T4 | 嘨A | 嘨B | 嘩 | 嘩 |
| H1,P1,CY1,M1 | 嘩 | 嘩 | 嘩 | 嘩 |
仴堓娻偺徢忬
憗婜偱偼偁傑傝徢忬偼偁傝傑偣傫丅
娻偑戝偒偔側傞偵偮傟偰丄捵釃傪敽偆偙偲傕懡偄偙偲偐傜丄怱鈢晹捝傗堓晹朿枮姶丄怘梸晄怳側偳傪掓偟傑偡丅
傑偨丄弌寣偵傛傝揻寣傗壓寣傪掓偡傞偙偲偑偁傝傑偡丅偦偟偰丄帩懕偡傞弌寣偵傛傝
昻寣偵側傟偽丄摦湩傗懅愗傟側偳偺徢忬偑弌傑偡丅
仴堓娻偺専嵏
亙忋晹徚壔娗憿塭専嵏亜
棽婲惈昦曄偱偼堿塭寚懝丄娮墯惈昦曄偼僶儕僂儉棴傑傝偑尒傜傟傑偡丅
憗婜娻偱偼擲枌傂偩偺廤拞憸偱愭抂偺愭嵶傝丄傗偣丄拵怘偄憸丄灋朹忬曄壔側偳偑傒傜傟傑偡丅
傑偨丄撪帇嬀傛傝傕桳梡偲偝傟傞偺偑Borrmann4宆偺専弌偱丄2廳憿塭偱堓偺怢揥惈偑幐傢傟偰偄傞偺偑
傢偐傝傑偡丅
亙撪帇嬀専嵏亜
捵釃傗傃傜傫丄敪愒丄擲枌傂偩偺惈忬偺晄楢懕摍偺強尒偑偊傜傟傑偡丅
僀儞僕僑僇儖儈儞怓慺帋尡偼擲枌偺墯撌傪嫮挷偡傞栚揑偱巊偄傑偡丅
娻偑媈傢傟傞晹暘傪惗専偟丄昦棟専嵏偵傛傝娻傪恌抐偟傑偡丅
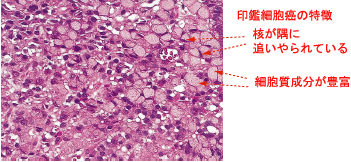
(戞97夞堛巘崙壠帋尡D29偺報娪嵶朎娻)
亙CT専嵏亜
儕儞僷愡揮堏傗墦妘揮堏偺桳柍傪挷傋娻偺恑揥斖埻傪敾抐偟傑偡丅
亙寣塼専嵏亜
庮釃儅乕僇乕偲偟偰CEA丄CA19-9丄CA125丄AFP側偳偑偁傝傑偡丅
偙傟傜偼憗婜敪尒偵偼偮側偑傝傑偣傫偑丄娻偺嵞敪側偳偱桳梡偲側傞応崌偑偁傝傑偡丅
亙偦偺懠亜
嵟嬤丄娻偱偼PET専嵏偺桳梡惈偑偄傢傟偰偄傑偡偑丄堓娻偼PET偱尒偮偐傝偵偔偄娻偱偡丅
側偍丄慜棫態娻傕PET偱尒偮偐傝偵偔偄偲偄傢傟偰偄傑偡丅
仴堓娻偺帯椕
僗僥乕僕暘椶偍傛傃姵幰偺慡恎忬懺側偳偵傛偭偰帯椕朄偑寛傑傝傑偡丅
丒擔杮堓娻妛夛僈僀僪儔僀儞
憗婜娻偺応崌丄暘壔宆偱2.0cm埲壓丄娮墯宆偺UL(亄)埲奜側傜偽EMR(撪帇嬀偵傛傞擲枌愗彍)偑揔墳偵側傝傑偡丅
僗僥乕僕嘩偺応崌偼壔妛曻幩慄椕朄偑拞怱偵側傝傑偡丅
偦傟埲奜偱偼庤弍椕朄偑拞怱偲偄偆偙偲偵側傝傑偡丅
亙庤弍亜
庤弍偵娭偟偰偼丄偦偺庤弍斖埻(儕儞僷愡妘惔偺斖埻傪娷傓)偲嵞寶曽朄偑栤戣偲側傝傑偡丅
丒堓偺愗彍斖埻
暚栧懁偺庮釃偱偁傟偽慡揈傪峴偄丄桯栧懁偺庮釃偱偼慡揈傑偨偼桯栧懁愗彍偑懡偄偱偡丅
暚栧懁偺傒愗彍偡傞偙偲偼偁傑傝偁傝傑偣傫偑丄桯栧懁傪巆偡偲巆堓偐傜偺嵞敪偺壜擻惈傗捵釃摍偑惗偠傞偨傔偲巚傢傟傑偡丅
丒儕儞僷愡妔惔偺斖埻
掕宆庤弍偱偼D2妔惔傑偱偑昗弨偲側偭偰偄傑偡丅
娻偺偱偒偨晹埵偱儕儞僷棳偑堘偆偙偲丄戝偒偝偵傛偭偰儕儞僷愡揮堏偺妋棪偑堎側傞偙偲側偳偐傜
妔惔斖埻偺徣棯偵娭偟偰條乆側曬崘偑偁傝傑偡丅
恑峴堓娻偺嵺偺朤戝摦柆廃埻儕儞僷愡妔惔偵娭偟偰偼丄妔惔偺桳柍偱嵎偑側偄偲偄偆
儊僞傾僫儕僔僗偺寢壥偑弌偰偄傑偡偑丄暚栧嬤偔偺娻偱偼D3傑偱妔惔偡傞傋偒偩偲偄偆庡挘傕
崱傕偁傝丄姰慡側寢榑偼弌偰偄側偄傛偆偱偡丅
丒JCOG9501堓娻偵懳偡傞戝摦柆廃埻儕儞僷愡妔惔偺椪彴揑堄媊偵娭偡傞尋媶
丒嵞寶朄
Billroth I朄丄Roux-en-Y朄側偳偑偁傝傑偡丅
亙壔妛椕朄亜
僗僥乕僕嘩偺応崌傗嵞敪堓娻偱偼丄壔妛椕朄偑拞怱偵側傝傑偡丅
傑偨丄堓娻偱偼弍慜壔妛椕朄傗弍屻壔妛椕朄偺桳岠惈偺曬崘傕偁傝傑偡丅
尰嵼偼丄TS-1丄僞僉僒儞惢嵻丄僔僗僾儔僠儞丄CPT-11側偳偑梡偄傜傟偰偄傑偡丅
壔妛椕朄偺傒偱偺崻帯偼擄偟偄偱偡偑壔妛椕朄偵傛傞墑柦丄QOL偺岦忋偑尒崬傔傑偡丅
